ヒヤリハット
ヒヤリハットは、医療、福祉、産業の分野で安全管理のリスクを軽減する重要な運動である。
しかし、必ずしも正しく指導されず、誤解と形骸化の傾向がみられる。そこで、是正のため次ようなことを見直そう。
- ヒヤリハットとは
- ハインリッヒの法則
- インシデントとアクシデントの区別
- 病院の「影響度レベル表」の間違い
- 沈黙イベントの恐ろしさ
- 対策と効果の確認
- IEA分析
トップページの問題4の正解=②
→ 〔理由〕死亡してもおかしくない事故が起きそうになった時にとっさの反応で対処したために重症で済んだ場合、これをヒヤリハットではないとして扱うのは合理的でない。
このように、ヒヤリハッと制度は、実害が軽い場合でも想定される最悪の被害が生じたものとみなして、相応の対策を講じることを目的とする。
従って、実害が無傷や微傷で済んだ場合だけがヒヤリハットだ~という考え方を廃止しなければならない。
誤った指導例
皆さんがよく目にするのは、次のような基準だろうと思います。
①インシデント(ヒヤリハット)
誤った医療行為などが患者さまに実施される前に発見されたもの、あるいは誤った医療行為などが実施されたが、結果として患者さまに影響を及ぼすに至らなかったものをいいいます。②アクシデント(医療事故)
医療行為の中で患者さまに傷害が及び、既に損害が発生しているものをいいます。不可抗力によるものや自傷行為なども含みます。なお医療従事者の過誤の有無は問いません。③ハインリッヒの法則(労働災害)
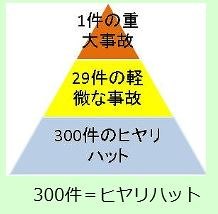
ある事業所における330件の事件のうちら、1件が重症で、29件が軽症で、残り300件は無傷ヒヤリハットであった。1件の重症の背景に無数の軽症や無傷が前兆として横たわっている。
皆さんは、これらを「なるほど」と受入れますか? 驚く勿れ、これらは全て広く横行している間違いです。
これらを正しいとして受け入れてきた方は、ぜひ最後まで読破して下さい。
例えば、①の例として「患者に青酸カリの瓶を渡しても、結果として患者が飲まなかったらインシデントに過ぎず事故ではない」として、再発防止策を講じないという常識外れの基準が横行していることに気づきませんか?
あなたにとって、このページは読む価値があるかどうか、以下、手はじめに例題をやってみよう。
2名が乗った1台の自動車がかなりのスピードで電柱に衝突した。当然、死傷者が出ると思われたが、A君は重傷で、B君は無傷であった。この出来事は、アクシデント、インシデント、ヒヤリハットのどれに該当するか?
〔正解〕
死傷者が出てもおかしくない出来事だからアクシデントであり、2名とも最悪の被害に至らなかったから、このアクシデントを認識した時点でヒヤリハットである(認識されなければヒヤリハットにならない)。
2名とも運よく無傷であったとしてもアクシデントだとするのがただしい。結果的に無傷ならインシデントだとの説は誤り。
〔注〕
(1) 一つの出来事が、インシデントでありアクシデントもあるという扱いはあり得ない。
(2) A君は死亡の可能性もあったのに重症で済んだから、ヒヤリハットとして扱う(死亡の場合と同様の対策を講じる)。
要するに、想定される被害よりも小さい被害で済んだ場合は全てヒヤリハットである。
- 被害が想定される出来事が起きそうになったが、起きなかった場合
- 被害が想定される出来事が起きたが、被害がなかった場合
- 被害が想定される出来事が起きたが、想定被害よりも軽い被害で済んだ場合
なぜなら、ヒヤリハット運動は、現実の被害が想定被害より軽くても、想定被害が起きたものとみなして対策を講じる運動だからである。
なお、「ヒヤリ」、「ハッ」としたか否かは、本人の個人的な心理現象だから条件にならない。
このページの目次で「ヒヤリハット」のことを HHT と書く場合があります。
|
おまけにもう一つ例題に挑戦してみよう。
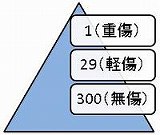
この図は、ヒヤリハット運動の基礎となる有名なハインリッヒの三角形である。
1. 重症の1件、軽症の29件、無傷の300件とあるが、これらはインシデントかアクシデントか。
2. ヒヤリハットになり得るものはどれか。
従来、病院等の「影響度レベル表」に馴染んだ多くの人は、「無傷300件だけがインシデント、かつヒヤリハットだ」と答えるかも知れない。
〔正解〕
1. ハインリッヒ本人の説明により、これら全てが、運が悪ければ重傷を負いかねないアクシデントであって、インシデントは含まない。
2. 軽症29件と無傷300件が、ヒヤリハットになり得る。現実には無傷・軽傷であるが、運が悪ければ重症が想定されるからヒヤリハットとして扱い、対策を要する。
→ ハインリッヒ法則
日本では50年ほど前から、ヒヤリハット活動が多くの医療・福祉関係や生産工場で行われるようになった。しかし、有効に進めている組織もあれば、誤った指導を受けて形骸化した組織もある。この機会に全面的に見直そう。
1. ヒヤリハットの目的
ヒヤリハットの目的は何か? その目的に沿った制度にしなければならない。
|
1-1.歴史的意義 1-2.ヒヤリハットの反省 1-3.アクシデントとは ・藤田医科大学 1-4.インシデントとは ・鹿児島県医師会 1-5.現代的なヒヤリハット |
1-1.歴史的意義
ヒヤリハット運動は元来、その名が示すように、事故が起きそうになって「ヒヤリ」「ハッ」としたが危うく事故にならずに済んだときに、そのまま放置せずに表面化して予防策を講じようという思想に基づく。
つまり歴史的には、「ヒヤリ」「ハッ」としたが実害なく済んだケースを「ヒヤリハット」と呼んだことは事実である。
このことが現在に至るまで、ヒヤリハット=実害なし or 軽微な場合、という理解に至っている。
1-2.ヒヤリハットの反省
しかし、上の理解には間違いが潜んでいる。
医療分野では、「影響度レベル表」によってヒヤリハットを定義しているが、それによると次の場合のみがインシデント、すなわち、ヒヤリハットであるとする。
- 誤った医療行為(医療過誤)が未着手の場合
- 着手後も微傷の場合(医師の関与が薄い場合)
ところが、病院の「影響度レベル表」は、誤った医療行為による実害の程度によって、誰が誰に連絡し、誰がどこに患者を運搬し、どの部署の医師が審査・治療を担当する~という職務分担を決めた規則である。
「影響度レベル表」について、より明確な表現をとれば、ヒヤリハットは事務員や看護師が担当し、医師は治療に当たる~という内容である。
これはヒヤリハット運動の目的に照らせば、著しく不適切な規則である。
1-3.アクシデントとは

アクシデントとは、危険な出来事(軽傷・重症・死亡や大損害を伴うものと想定される出来事)をいう。
例えば、列車の脱線は、現実には無傷であってもアクシデントである(ハインリッヒの300件)。
・藤田医科大学の定義
実害がある場合だけをアクシデントと定義しいるのは間違いである。
アクシデント:
患者に濃厚な処置や治療を必要とした場合や、永続的な障害や後遺症を生じた場合をいう。当院のアクシデントとは、患者影響度レベル3bから5までをいう。
- レベル3b:濃厚な治療や処置(予定外の処置や治療、入院、入院期間延長など)が必要となった場合
- レベル4:永続的な後遺症が残る場合
- レベル5:死亡した場合(原疾患の自然経過によるものを除く)
この定義だと、たとい運が悪ければ死亡しかねない場合(列車の脱線、自動車の衝突)ですら、現にスリキズで済めばアクシデントではないことになる。これは、「スリキズなら医師の関与が不要だから」という職務分掌と混同した結果である。
心臓手術の最中に停電があって自家発電に切り換えようとしたが、故障して発電できなかったケースを考える。「手術はほぼ終わりかけていたので、特に支障はなかった」という場合に、自家発電機の故障は人命を損なう恐れのあるアクシデントの扱いでなければならない。現実に医師による濃厚な治療を要したかどうかとは無関係である。
リスク管理は、事前に被害の可能性(=想定被害)を排除することである。「現に生じた結果」のみを基準とする考え方は、リスク管理にならない。
1-4.インシデントとは

インシデントとは、放置すればアクシデントに進展し、想定被害を伴う出来事をいう(例えば、新幹線の台車のクラック)
- 放置してもアクシデントに至らない出来事は、インシデントではなく、ヒヤリハットとして扱う必要もない。
- 放置すればアクシデントに進展する出来事は、ヒヤリハットとして扱うべきである(放置すれば実害 or 想定被害を伴う出来事に進展するなら対策が必要だから)。
・鹿児島県医師会の事例
この事例は、次の特徴がある。
- 影響度レベル表でインシデントを定義し、
- インシデントのうち、誤った医療行為の実施前発見のみをヒヤリハットとする。
| レベル | 内容 | |
|---|---|---|
| 0a | 実施前発見 =ヒヤリハット | 実施時の影響=小(処置不要) |
| 0b | 実施時の影響=中(処置必要) | |
| 0c | 実施時の影響=大(生命に影響) | |
| 1 | 実施後発見 | 実害なし(影響の可能性=有) |
| 2a | 処置や治療なし(観察強化=要) | |
| 2b | 処置や治療なし(検査など=要) | |
上の「影響度レベル表」を吟味してみよう。
- (1)未着手の場合
- 1.どれも、アクシデントに発展しないから、インシデント(正)。
- 2.実施時の影響(想定被害)を3段階に分けてヒヤリハットとする。(正)。
- (2)実施後の場合
- 1.着手後の発見は、もし発見しなければ死亡したと想定される場合でもヒヤリハットにしない(誤)。
ヒヤリハットとして対策を講じるのがが正しい。 - 2.実施後に発見は、もし発見しなければ死亡したと想定される場合でもインシデント(誤)。
電車が脱線転覆したらスリキズ程度の負傷で済んでもアクシデントとするのが正しい。
1-5.現代的な「ヒヤリハット」
ヒヤリハット運動の目的に照らせば、現実の被害とは無関係に、想定被害(運が悪ければ受けたかもしれない最悪の被害)に対策を講じるのが現代的な「ヒヤリハット」である。
患者に誤った薬を服用させ容態が悪化したが、早めに気づいて処置したために実害は少なかったというケースでは、もし気づかなければ死亡したであろうときは、想定被害(死亡)にふさわしい対策が必要になる。
従って、現代的なヒヤリハット運動は「ヒヤリ」「ハッ」としたかに関係なく、実害の有無・軽重にも関係なく、想定被害を予見して対策を講じることである。
誤った医療行為・状態が発見されたときは、次の事項を同時に(同じ用紙に記載して)届け出る制度にしなければならない。
- アクシデントとインシデントの区別
- 実害(医療過誤によって生じた被害)
- 想定被害(発見なければ受ける最悪の被害)
2.ハインリッヒの法則
ヒヤリハット制度の理論的な基礎となるハインリッヒの法則について述べよう。
|
2-1.ハインリッヒ法則とは 2-2.ハインリッヒ法則の誤解 2-3.間違った指導例 2-4.ハインリッヒ法則の着眼点 2-5.日本流の誤り |
ハインリッヒの法則とは

1930年頃、米国の保険会社に勤務していたハーバード・ウイリアム・ハインリッヒが、労災事故の発生確率を調査して、いわゆるハインリッヒの法則を発表した。
その内容は、図に示すように、1件の重症事故の背景に29件の軽傷の事故と、300件の傷害に至らない事故があるというものである。

この図にある ”1+29+300=330件” は同一人に生じた「類似の事故」についての割合を示したもので、無傷を含めて全てが事故(アクシデント:accident)である。
つまり、同一人について、運が悪ければ重傷を負ったかも知れない「似たような事故」が330件起きて、そのうち300件が無傷、29件が軽傷、1件が重傷だったということである。
このことから、軽症(29件)と無傷(300件)の両方が重症(1件)の前兆(想定被害)としての意味を持つことになる。
2-2.ハインリッヒ法則の誤解
ハインリッヒ法則は誤解され、その結果は?
一般に「ハインリッヒの法則」は、次のように誤って教わる。
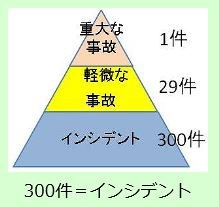
ハインリッヒという人の調査によると、ある事業所における330件の事件のうちら、1件が重症で、29件が軽症で、残り300件は無傷であった。
1件の重症の背景に無数の軽症や無傷が前兆として横たわっている。従って、無傷のインシデント(300件)を放置せずにヒヤリハットとして集計して、軽症のアクシデント(29件)と同様に対策を講じなければならない。
以下、ここに潜む誤解を解説しよう。
1.「ハインリッヒの法則の300件」をインシデントとする誤解がある(下図の例)。正しくは300件もアクシデントであり、重症が想定されるから300件+29件=329件がヒヤリハットである。
しかし、現状は300件のみをヒヤリハットとする立場が多い。
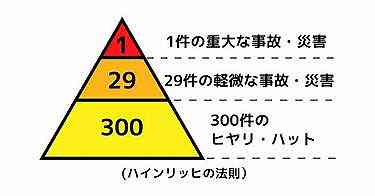
2.「300件のみをヒヤリハットとする誤解」は、「実害がなかった場合だけがヒヤリハットだ」とする誤解を導いた。
多くの病院にでは「影響度レベル」という規則が定められ、これは、いうなれば、次のような職務分担基準である。すなわち、
- 軽微な負傷は医師が関与しないインシデントであるから、ヒヤリハットとして扱い、誰々(恐らく事務員や看護師)が何々をしなさい。
- 濃厚な治療を要する場合は医師が関与するアクシデントであるから、ヒヤリハットとして扱わずに、誰々(恐らくは医師とすべきだろうかとすべきだろうか)が何々をしなさい。
例えば、看護師が患者に誤った薬を与えて病状が少し悪化したが、医師が気づいて治療したため、さらなる悪化を免れたとする。これは「濃厚な医療行為を要したからヒヤリハットではない」と言うのである。
正しくは、気づかなければさらなる悪化が想定されるからヒヤリハットとするべきである。
以上の誤解は、ハインリッヒの「300」のみをインシデントでありヒヤリハットであるとしたことに起因する。この影響は、現在、多くの病院等が採用する「影響度レベル」に現れている。
以下、現状を分析して、正しいヒヤリハット制度への道しるべとしよう。
2-3.間違った指導例
レジリエント・メディカルから引用する。
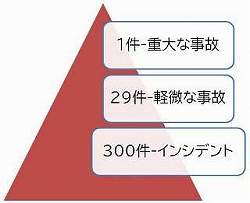
上図で、ハインリッヒの300件を「インシデント」とするのは誤りで、正しくはアクシデントである。また、29件もアクシデントである(重症が想定される出来事)。
〔例〕工事中のビルの前の道路に上から重量物が落下する事故が時々起きる。通行人がいなければインシデントで、通行人に当たればアクシデントだという考え方である。そして、ハインリッヒ三角形には、通行人がいなかった事例は1件もなかったということになる。ハインリッヒ本人の説明とも異なり、奇異な見解である。
このような誤解が、多くの病院の「影響度レベル表」の誤りを招いた。
この旨を報告した研究者の文献:ダウンロード → 田口豊郁氏の論文。
誤った指導は、下に示す他にも無数にある。
2-4.ハインリッヒ法則の着眼点
ハインリッヒの法則の着眼点は、次の3つである。
- 全てが同一人に生じた事故による実被害である。
- 全てが類似の事故であって、29件の軽症も300件の無傷も、想定被害は重症であり、ヒャリハットである。
- 全てが起きてしまった事故(accident)であり、一歩手前の出来事(incident)を含まない。
順に説明しよう。
1) 同一人に生じた事故
同一人ではなく一般の人々に生じた雑多な事故なら、1:29:300 の割合は、「危険な仕事」:「中程度の仕事」:「危険の少ない仕事」に従事している人数の割合を示す意味になってしまう。
正しくは、「同一人に生じた事故」である。それ故に、300件の無障害の事故が軽症や重症の「前兆」であることを推測させる意味を持つ。
2) 類似の事故
もし、小さな事故や大きな事故を全部含めた場合なら、1:29:300 は安全な仕事と危険な仕事の割合を示すことになる。
正しくは、いずれも重傷を負う可能性にある類似の事故である。だからこそ、300件や29件が1件の重症の「前兆」になることが示される。
3) 起きてしまった事故
無障害を含めて、全てが現に生じたアクシデント(事故 "accident" )である。
ハインリッヒの法則を示す三角形は、事故の一歩手前のインシデント( incident )は含まれない。"incident" はこの三角形の外側に無数に起きている。
以上に従ってハインリッヒの三角形を正しくヒヤリハットとの関連で示せば、下の図のようになる。
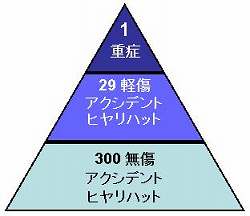
軽症の29件も無傷の300件も、 運が悪ければ被ったかも知れない重症という想定被害が存在するから、アクシデントであると同時にヒヤリハットの扱いにするのが正しい。
以上が本来の正しいハインリッヒの法則である。
2-5.日本流の誤り
特に医療の分野で、実被害を伴う場合を「アクシデント」と、伴わないか極めて軽い障害の場合を「インシデント」と呼んで、用語を間違って使用することが多い。
さらに、インシデントのみをヒヤリハットの扱いとし、アクシデントはヒヤリハット制度で扱わないことが一般化している。
例えば、看護師Aが間違った医療行為を実行し、それに看護師Bが気づいて医師を呼んで濃厚な処置をしたため、死亡のおそれがあったものを防いだというケースを考えよう。濃厚な治療を要したからヒヤリハットではない、として再発防止策を放置するのは明らかに不合理である。

また、天井から重量物が落下したが幸運にも人がいなく誰も負傷しなかった場合、実被害がないとの理由でインシデントとするのも不合理である。「重量物の落下」は危険な出来事=アクシデントであり、アクシデントの一歩手前(重量物を吊っているチェーンの腐蝕)がインシデントである。
また、落下時に目撃者がなく、誰も「ヒヤリ」「ハッ」としなかった場合でも、「重量物の落下」に想定被害が存在する以上はヒヤリハットとして扱わねばならない。
3. ヒヤリハット・レベル表
「ヒヤリハット・レベル表」は、病院等で採用されている「影響度レベル表」を是正したものである。
|
3-1.ヒヤリハット・レベル 3-2.発生状況の見える化 3-3.間違いの始まり 1.国立大学病院 医療安全管理協議会 2.コトバンクの定義 3.Heinrich三角の誤解 4.鹿児島県医師会 5.有名病院の比較表 |
3-1.ヒヤリハット・レベル
「ヒヤリハット・レベル」とは、報告されたヒヤリハットの想定被害の重さを表す段階をいい、各レベル(段階)ごとに与えた点数を「ヒヤリハット・スコア」と呼ぶ。
| インシデント | アクシデント | 阻止した 想定被害 | ||
| レベル | スコア | レベル | スコア | |
| i-0 | 0 | a-0 | 0 | 自己処置 |
| i-1 | 1 | a-1 | 2 | 医師の軽処置 |
| i-2 | 3 | a-2 | 6 | 医師の中処置 |
| i-3 | 6 | a-3 | 12 | 医師の重処置 |
| i-4 | 15 | a-4 | 30 | 死亡、準死亡 |
〔注〕
1.同じ想定被害で、アクシデント・スコアをインシデント・スコアの2倍にしてある。理由は、アクシデントは既に現実に発生しているので、より予防の必要性が高いからである。
2. 自己処置で済む想定被害の場合は、届け出を不要としてよい事象なので、スコアは0点になっている。しかし、被害者の年齢・性別、施設(医療機関、老人ホーム、育児施設、工場、建設現場等)により異なってよい。
〔例題1〕
薬剤師が誤った薬を用意したが気づいて是正した(インシデント)。もし患者に渡して服用されたら、医師の軽処置が必要になったと推測される場合のインシデント・スコアは1点である。
〔例題2〕
看護師Aが誤った薬を病室に運び(インシデント)、看護師Bが誤りに気づかずに患者に供給し(アクシデント)、患者が異常を訴えてすぐに是正した。もし、放置されれば死亡の可能性があった。
〔解答〕看護師Aの行為と看護師Bの行為の想定被害は死亡で、Aの行為は15点、Bの行為は30点となる。
3-2.発生状況の見える化
毎月、ヒヤリハット・スコアを集計して、月度の発生状況を時系列図表に可視化し、今後の方針を討議する資料とする。
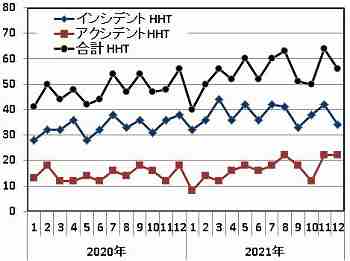
この時系列グラフから、次のような分析が可能である。
- インシデント・スコアの発生が次第に増えているのは、危険予知(KY)が活発だからか、それとも対策が甘いからか、突き止めよ。
- アクシデント・スコアが増加しているのは危険だ。対策不足で再発している可能性がある。真の原因と根本原因を突き止めて対策を検討せよ( → なぜなぜ分析)。
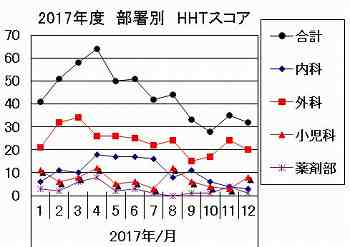
外科、内科、薬剤部、看護部など、部門別にデータを層別すると、いろいろな情報が得られる。
アクシデント・スコアは、常に低い状態に維持するように対策を講じなければならない。インシデントは、次の特徴に着眼して対策を講じる。
- スコアの高い重大インシデント
- 繰り返す頻度が高いもの
- 技術・コスト面で対策が容易なもの
3-3.間違いの始まり
全国の病院や施設で「影響度レベル表」においてヒヤリハットが制定されているが、間違いが多い。
「影響度レベル表」は、インシデントやアクシデントが患者に与えた現実の影響(実害)を序列化し、関与すべき人の職務・手順を規定した規則である。
主な間違いは、次の通りである。
- 実害の程度で序列化している。
- 実害が無傷~軽微な場合のみヒヤリハットとする。
実際の例を示しながら説明を続けよう。
1.国立大学病院
医療安全管理協議会
この影響度レベル表は、職務分掌としては間違いではない。しかし、多くの病院で、レベル0~3aをヒヤリハットとして定義するのに利用されている。
| レベル | 継続性 | 程度 | 内 容 |
| 0 | - | - | 不具合あれど、患者に実施なし |
|---|---|---|---|
| 1 | なし | - | 実施したが実害なし(影響を与えた可能性有) |
| 2 | 一過性 | 軽度 | 処置や治療なし(患者観察、安全確認検査=要) |
| 3a | 一過性 | 中 程度 |
簡単な処置・治療=要(消毒、湿布、皮膚の縫合、鎮痛剤等) |
| 3b | 一過性 | 高度 | 濃厚な処置・治療=要(人工呼吸器、手術、入院等) |
| 4a | 永続的 | 軽~中 | 永続的な障害や後遺症=有、 機能障害や美容問題=無 |
| 4b | 永続的 | 中~高 | 永続的な障害や後遺症=残、 機能障害や美容問題=有 |
| 5 | 死亡 | - | 死亡 |
この表は、「このレベルの事象が起きたときは、誰に連絡し、誰が何をするか...」を定めた職務分掌の区分を表したものである(この表にはないが、添え書きとして、連絡ルートや医師の処置等を規定している)。
この表を職務分掌としてみる分には、間違いとは言えない。しかし、これとヒヤリハットを合体させるのは間違いである。
多くの病院では「レベル0」のみ、あるいはレベル3aまでを「ヒヤリハット」とする。つまり、医師が濃厚に関与しないレベルがヒヤリハットである。
2.コトバンクの定義
コトバンクは、次のように説明している。
ヒヤリハット:
医療事故には至らなくても、場合によっては事故に直結したかもしれないエピソードのことをいう。語源は、「ヒヤリとした」「ハッとした」。
① 間違った医療行為が行われそうになったが未然に気づいて防ぐことができたケースや、② 行った医療行為に間違いがあったものの患者に被害は及ばなかったケースなどがここに含まれる。
想定被害を伴う場合をヒヤリハットとする点で正しい。
しかし、実害なしの場合に限っている点で誤りである。実害があっても、気づかなければさらに重い被害になったと想定される場合は、ヒヤリハットとするのが正しい。
3.ハインリッヒ三角の誤解
誤ったハインリッヒの三角形を吟味しよう。
- 300件は「無傷」だからインシデントだ。
- 医師が扱う必要のない軽傷もインシデントだ。
- 無傷と軽い負傷を合わせて、これらインシデントを全部「ヒヤリハット」にしよう。
- ハインリッヒの300件は、無傷だからヒヤリハットだ。
このような経過を辿って300件を「インシデント=ヒヤリハット」とする、偽の「ハインリッヒ三角形」が広まった(下に示す図)。
4.鹿児島県医師会の事例
「ヒヤリハット」=未実施(レベル0)としている一例として、次の鹿児島県医師会を挙げよう。
| レベル | 内容 |
|---|---|
| 0a | 実施前発見、実施された場合の患者への影響は小さい(処置不要) |
| 0b | 実施前発見、実施された場合の患者への影響は中等度(処置必要) |
| 0c | 実施前発見、実施された場合の患者への影響は大きい(生命に影響) |
| 1 | 患者への実害はなかった(影響を与えた可能性は否定できない) |
| 2a | 処置や治療は行わなかったが、観察の強化を要した |
| 2b | 処置や治療は行わなかったが、検査などの必要性が生じた |
上の影響度レベル表をよくみると、インシデントが異質なものに分かれている。
(1) 0a、0b、0c =未着手の場合を3つの想定被害に分けて、これらのみが届出によりヒヤリハットの扱いになるとしている。
- インシデントか?
- いずれも未着手で障害を及ぼす恐れがないからインシデントである点で → 正しい。
- ヒヤリハットか?
- 1. 0a は着手した場合でも想定被害がないから対策を要せずヒヤリハットにならない。 → 誤り。
- 2. 他は着手すれば想定被害があるから対策を要し、ヒヤリハットになる。 → 正しい。
- 未着手の場合のみがヒヤリハットか?
- アクシデントの場合も、実害よりも重い想定被害が推測される場合はヒヤリハットで扱わねばならない。 → 誤り。
(2) 1、2a、2b =着手した場合の実被害のみを記述している。
- インシデントか?
- いずれも運が悪ければ被害の恐れのある危険な出来事だから、実害がなくてもアクシデントである。 → 誤り。
- ヒヤリハットか?
- 実害はなかったが、いずれも想定被害があり、ヒヤリハットである。 → 誤り。
5.有名病院の比較表
有名な病院のヒヤリハットの定義を示す。
| 病院名 | ヒヤリハットの範囲 |
|---|---|
| 藤田医科大学病院 | レベル0 |
| 鹿児島県医師会 | レベル0a、0b、0c |
| 産業医科大学病院 | レベル0a、0b、0c |
| NTT東日本 | レベル0a、0b、0c |
| 上野総合市民病院 | レベル0、1、2、3a |
| 地域医療機能推進機構 | レベル0、1、2、3a |
4.沈黙イベント
|
4-1. 京大病院事件 4-2. 誤った指導例 |
危険な状態と認識されていない出来事を「沈黙イベント(silent event)」という。認識されないため、処置も報告もされず、非常に危険である。
これには「沈黙インシデント」と「沈黙アクシデント」がある。
ヒヤリハットは、「沈黙イベント」を「認識イベント」に転換する行為・運動~ということができる。
4-1. 京大病院事件
2000年に起きた京都大学病院の事例を取り上げる。
〔事例〕京都大学病院・人工呼吸器事件
人工呼吸器に供給する滅菌精製水とエタノールの容器は外観が似て同じ場所に置いてあり、「表示」のみで区別していた。
その看護師はエタノールの容器が混在する(筆者注:沈黙インシデント)とは知らず、容器の表示を毎回1個ずつ確認することはしなかった。
その結果、エタノールの容器を病室に運び込んだ(筆者注:沈黙インシデント)。他の看護師も表示を確認せずに人口呼吸器に補充し(筆者注:沈黙アクシデント)、患者は死亡した。裁判官の見解は、薬剤を扱う者としての相応の特別の注意力をもって業務に当たるべきだった
というものであった。
この事例は患者が死亡したので想定被害は存在せず、途中で気づいてもヒヤリハットは存在しない(反対:レジリエント・メディカル → 後述)。
沈黙インシデントは、放置されるから非常に危険である。危険予知訓練(KYK)を実施して、現場を見て危険を読み取る力と習慣を養う必要がある。
この判決についての疑問の一つは、エタノールの容器を病室に運び込んだ行為はインシデントであり、実際に補充した行為(アクシデント)の方により重い注意義務を課すべきなのに判決は逆である。
さらに重要なことは病院の管理システムであって、個々の看護師に重い注意義務を課すことは根本的な対策にはならない。
4-2. 誤った指導例
上の事件について間違った解説をしている指導例があるので指摘する。
誤った注入に気がついたとき、既にインシデントとはいえない状況にまで至っていた。しかし、先輩看護師は、エタノールを発見したとき「ひやり」もしくは「ハッと」したはずです。つまりヒヤリハットです。
誤っている点は、次の通り。
- 「誤った注入に気がついたとき、既にインシデントとはいえない状況にまで至っていた」とする点
- 「ひやり」もしくは「ハッと」したはずだからヒヤリハットです~とする点
〔理由〕
1.準備行為はインシデントであり、補充行為はアクシデントである。患者の現実の様態がどこまで悪化すればアクシデントになる~という考え方は誤りである。
2.死亡した以上、想定被害がないからヒヤリハットではない。
5.ヒヤリハット制度
ヒヤリハットを実施するための組織・訓練・届出・対策・効果の確認~などに触れよう。
|
5-1 制度の概要
施設は、次の基本方針に基づいて、危険の可能性を排除しなければならない。
1.組織
- 施設に安全委員会を置くこと。
- 委員長:施設長
- 委員:各部門の代表
- 専門部会:巡回、処置、修理、対策の工夫等
- 事務局:報告の受理、データ処理(グラフの作成等)、会議・表彰・イベント開催、その他の事務
2.定期会議と巡回
安全委員会は、定期的に会議を開催して月度の状況を把握し、必要な処置を講じる。また、安全委員会 or 危険予知(KY)専門部会は巡回して沈黙インシデントの発掘に努めること。
3.危険予知(KY)
「危険予知訓練(KYK)」とは、「現場を観察して沈黙イベントを発見する能力を養う」ための訓練をいう。
施設の全職員に対して行う必要がある。
安全委員会は、ヒヤリハット・スコア、及び累積不合格RIについて、次の点に注意する。
- アクシデント・スコアは、常に低いレベルを維持するように対策を講じる。
- インシデント・スコアは、常にアクシデント・スコアを超えるように運動を維持すること。
- 累積不合格RIの管理状況を毎月確認し、必要な処置を講じること。
4.届出の報奨金制度
ヒヤリハットとしての届け出のうち最も価値の高いのは「想定被害の大きい沈黙インシデント、及び、沈黙アクシデント」である。
つまり誰にも気づかれずに存在し、いずれ大きな被害を生じかねないリスクである。
発見の難しいヒヤリハットの「気付き」を奨励する手段の一つのは、「質の高い情報に対する」高額報酬である。人の生死を左右するような、しかも発見の困難なヒヤリハットには、報奨金を授与する制度が有効と思われる。
ただし、そのインシデントやアクシデントの原因を作った本人に報奨金を与えるのは避け、代わりに自身の失敗を正直に報告した行為に対する栄誉を与えるべきである。
報酬金を伴う改善提案制度の欠陥は、安い報酬で、大量の提案を集めて「提案の数」を競う制度である。このやり方は、質の低いクズ情報を集めるだけで、ほとんど効果がない。
5.届け出の手続き
施設の全ての勤務者は、発見したインシデントやアクシデントを所定の方法で事務局に届け出なければならない。
〔注〕
1. 届け出用紙に、「実害」と「想定被害」と「ヒヤリハット・スコア」を記載するように構成するのが実用的と思われる。しかし、最終的には、インシデント、アクシデント、ヒヤリハット・スコアの判断は、事務局が統一基準によって決める。例えば、下に示した用紙にする。
2. 届け出の前に為すべき医療行為等の処置について、別途、連絡ルートや処置の分担基準(病院の影響度レベル表のようなもの)を決める必要がある。
3. 次の用紙で扱った事例 → 薬局の事例
| 届出 | 届出年月日 | 届出人氏名 | 部署 |
| 19/12/03 | 佐々木義男 | 薬局 | |
| 発生 | 発生日 | 関係者氏名 | 部署 |
| 19/11/29 | 佐藤郁子 | 薬局 | |
| 区分 | (事務局記載) アクシデント | ||
| 事象名称 | 誤調剤 | ||
| 内容 | 〔般〕ロキソプロフェンNaテープ100mg (10×14cm 温感) と記載した処方箋に対し,(温感)を(非温)と読み違えて調剤し、患者に手渡した。 患者からの電話問合せで間違いに気づき、翌日、正しいものを手渡した。 |
(写真) | |
| 実被害 | 想定被害 | レベル | |
| なし | 1ケ月薬効半減 | (事) a-2 | |
| 対策案 | 枠づけ確認:処方箋の要素ごとに声を出して読み、鉛筆で枠をつけて確認し、保管する。 | (写真) | |
| スコア | (事務局記載) 1 | ||
| IR値 | (事務局記載) 2 | ||
| 決定 | (提案の採否) 採用 | ||
| 決定日 | 実施日 | 事務長 | |
| 19/12/20 | 20/01/05 | 高橋太郎 | |
| 実施 状況 |
(事務局記載) | (写真) | |
| 委員会 備考 |
|||
| 事務局 備考 |
データの可視化:12/08完了 | ||
〔注〕
- レベル「a-2」はヒヤリハット影響レベル表を参照。
- スコアの「1」は、ヒヤリハット・スコアを参照。
- IR値の「2」はRIの計算式と判定基準を参照。
6.データ解析
事務局は、毎月1回、ヒヤリハット・スコア、及び、累積不合格RIの結果を委員会に報告し、対策の要否、及び対策案について討議・決定を求めること。
7.外部情報の収集
事務局は、常時、他の病院や事業所で発生した過誤医療・事故について詳細情報を収集し、該当するケースを内部に展開しなければならない。
5-2.ヒヤリハット・スコア
「通路にある段」は、通行人が転びやすい。しかし、そこに潜むリスクは様々である。そこで、対策を講ずる必要性の採点(スコアリング)が必要になる。
第3章のヒヤリハット・レベル表の「想定被害」の表現を具体化して、下表のような基準を作成してスコアリングしてみよう(下表は必ずも作成する必要はなく、直接に第3章の表を使ってもよい)。
| 後発事象 | レベル | 想定被害 | 評価 |
|---|---|---|---|
| 通路の段(インシデント)で「人がつまずいて転ぶ」という後発アクシデントが想定される。 | i-0 | 自己処置 | 0 |
| i-1 | 病院で軽治療が必要 | 1 | |
| i-2 | 腕足の骨折 | 3 | |
| i-3 | 頭蓋骨、脊椎の損傷 | 6 | |
| i-4 | そばの階段から転落, 死亡 | 15 |
ヒヤリハットとして届出があった「通路の段」が、上表のレベル:i-3 に該当する場合、インシデント・スコア=6 と届出書に記載される。ただし、上表のi-0に該当する場合は(対策不要のゆえ)記録だけにとどめ、対策は講じない。
「通路の段」が上表のどのレベルに該当するか、施設によって異なる。幼稚園や老人施設では厳しく評価し、他の場合は緩く評価することになる。
届け出のあった全ての事象にスコアをつけ、これを月ごとに集計し、グラフに可視化し、有益な情報を得ることができる(後出 → 時系列折れ線グラフ)。
「事故の削減」ではなく「事故の可能性の削減」に有益な分析は、後述の累積不合格RIである。
5-3.効果の確認
安全委員会は事故の削減の効果を確認したいが、効果の確認は容易とは限らない。
- 頻発する同種の事故 → 効果確認は容易
- 数年に一度の事故 → 効果確認は大変に困難
1.事故削減の効果
養護施設における転倒など件数の多い事象については、月度集計で効果を確認することができる。
1.頻繁なイベント
毎日起きる or 週に1回は起きるような事故は、時系列折れ線グラフを描けば一目瞭然、容易に効果を確認できる。
〔例〕ある老人施設では、ベッドと車椅子の間の乗り換え時に転倒しそうになり、または、転倒するケースが頻繁に起きていた。
そこで、掴まる支柱を1本、天井と床の間に立てる対策を講じた。すると、かなりの効果か見られたので、さらに第2の支柱を立てて両手で掴まるようにした。
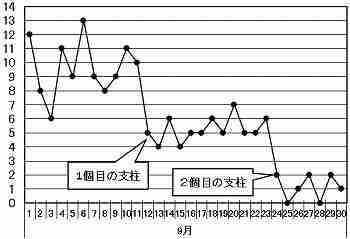
しかし、10年に1回あるかないかという事故は、対策を講じても効果を確認できない。その場合は、事故そのものではなく、事故の可能性(リスク)増減を確認する方法をとる。
2.リスク削減の効果
1つの病院や工場でそうそう毎日ケガ人が出る訳ではなく、件数が少ないから、月度集計でも年度集計でも対策を講じても効果の確認は難しい。年度集計でも、数年かけて減少傾向にあるかどうか確認できる程度である。
しかし、ヒヤリハット運動の目的は事故そのものではなく可能性の削減であって、その効果なら、
累積不合格RI(第7章)
の増減でみることができる。
6.管理が先だ
ヒヤリハット報告を受けて対策をすればリスクが減ることは確かだが、ちょっと待てよ。ヒヤリハットが頻発するのは、管理が悪いからじゃないの? そういう場合もあることは確かだ。例えば、
- 椅子の脚が折れて、「ヒヤリ」とした。
- 手術時にガーゼを配ろうとしたら、在庫がなくて「ハッ」とした。
これらは、いわゆる「モグラ叩き」である。ヒヤリハット運動以前の「管理の問題」だ。つまり、管理がずさんだからヒヤリハットが起きる。
そこで、この章では「物や手順の管理」と「事故の予防手段」について触れる。
|
6-1.物の管理
ここでいう「物」とは、建物、敷地、施設、備品、消耗品、機械、用具などをいう。主な具体例を挙げよう。
- 備品: テーブル、椅子
- 消耗品:ガーゼ、包帯、ボールペン
- 機械: レントゲン、MRI、CT
- 用具: ピンセット、点滴台
次に「管理」の意味を確認しよう。 → 管理とは
1.通常管理
日常点検と予備品管理について説明する。
・日常点検
物の「日常管理」とは、日常的に使う物を、日常的に点検・修理・補充すること。
何から何まで点検する訳には行かないから、次のように分類するのも一つの方法である。
| 点検時期 | 点検事項 |
| 使用前 | 安全装置の作動、給油等 |
| 使用中 | 使用すれば分かる異常 |
| 使用後 | 電源OFF、清掃、電池切れ、在庫量等 |
・予備品管理
機械等の修理に使う交換部品の在庫管理をいう。
工場では不可欠な管理であるが、機械等の修理を業者に委託する病院等の場合は、業者に委託することになる。
2.特別管理
定期点検、定期交換、予知保全、オーバーホール等である。
どれも工場では不可欠な管理であるが、機械等の修理を業者に委託する病院等の場合は、業者に委託することになる。
① 定期点検
定期点検には、機能点検と信頼性点検がある。
1.機能点検:正常に機能している機械等の設備でも、定期的に点検して、ベアリング、スイッチ、センサー等の機能を点検し、部品交換やクリーニング等の必要な処置を行う。
2.信頼性点検:次回まで間に故障・破壊が起きないか、劣化の程度を点検する。例えば、
- スイッチの接点の摩耗状況
- ガスコンロのホースの白化点検
- ハンマー打音検査
- 超音波検査
② 定期交換
比較的に寿命が短いスイッチ、センサー等を寿命(例えば、5年)よりも短い期間内(例えば、2年)に、異常の有無を問わずに交換する。
定期点検では正常に機能する部品は交換しないが、定期交換では異常の有無を問わずに交換する点で異なる。
③ 予知保全
機械が故障する前に異常な状態を検知して、処置をすることをいう。以下に例を示す。
1.毎月1回、機械の要所ごとに高精度の振動計を取り付けて、稼働中の振動を自動で測定・記録し、その変化を監視する。
2.毎月1回、自動機械のタクト(繰り返す動作の1回分の時間)を自動で精密に測定・記録し、その変化を監視する。
3.毎月1回、機械から排出される廃油の成分を分析して、異常を監視する。
④ オーバーホール
以上の点検・修理・交換によっては是正されない部分もあるので、長期に使用した機械を分解して、整備・組立を行う。
3.設備台帳
「設備台帳」とは、機械設備の購入、点検・修理の履歴を記録し、保全計画のためのデータを蓄積する帳簿をいう。
記載事項は、次の通り。
| 項目 | 記載事項 |
| 購入 | 購入日、稼働開始日、金額 |
| 仕様 | メーカー、型式、品名、仕様 |
| 整備 | 定期点検、定期交換、予知保全、オーバーホール |
| 修理 | 内容、交換部品、修理金額 |
| 計画 | 保全活動の予定と内容 |
| 保険 | 保険の有無、内容 |
6-2.予防手段
影響の緩和、発生予防、検知を挙げる。
1.影響の緩和
「フェールセーフ(fail safe)」とは、事故の発生時に、その影響を緩和・抑制する手段をいう。例を挙げよう。

- サーキットブレーカー、ヒューズ
- 高圧で作動する開放弁
- シートベルト、エアバッグ
- 隔壁(防火壁等)
- 冗長設計
「冗長設計」とは、あるもの(物や人)に不具合が生じたときに、自動又は人為的に、同じ機能をする予備が働くように仕組むことをいう。身近な例を挙げよう。

- 航空機のエンジンを2個以上にする。
- 手術室の自家発電機を2台用意する。
- 自動車のスペアタイヤ
- 紛失に備えるスペアキー
- ドアの二重鍵に異なるキーを使う。
2.発生予防
異常な出来事が発生しないようにする手段である。
大別して、次のようなものがある。
|
動作を伴う注意喚起 隔離 ポカヨケ 自動化 |
① 動作を伴う注意喚起

例1:最も有名なのは、電車の運転士等が行う指差喚呼(しさかんこ)である。「指差し確認」ともいう。
指差喚呼(しさかんこ)とは、危険予知 (KY/KYK) 活動の一環として、信号・標識・計器などの作業対象に対し、安全確認などの目的で指で差す動作を行い、その名称と状態を声に出して確認することである。
旧国鉄の調査によると、指差喚呼によりミスは1/6に減少した(Wikipedia)。
例2:「指差喚呼」に類似する方法で、薬剤師が処方箋に従って調剤するときに行う「枠づけ確認」がある。
→ 薬局の事例
② 隔離

危険なものから人や被害物を隔離する手段である。
例1:危険な設備を柵で囲む。
例2:幼児をベビーサークル中で遊ばせる。
例3:病原菌の研究員が着用する防護服。
例4:可燃性の高い物質を入れた容器を不燃性ガス中に保管する。
例5:新幹線の線路への侵入を防ぐ柵。
③ ポカヨケ
ポカ(うっかりミス)が起きない仕組みをいう。身近な例を挙げる。これには機械的な方法とソフト的な方法がある。
〔機械的な方法〕
例1:患者のID、氏名、生年月日を記載した、患者が取り外せないリストバンド。
例2:ヘパリン供給機は充電池を内蔵し、患者が誤って交流電源の差込みプラグを外しても稼働を続け、かつ看護室に信号を送る。
例3:ボンベの接続子を流体の種類ごとに専用化し、間違った接続を不可能にする。
例4:人の手の接近を光センサーが検知し、作動スイッチを押してもONしないプレス機械。
例5:幼児が指を差し込めないように隙間や孔を小さくする。
例6:航空機のパイロットによる危険な操縦を拒否するコンピュータ。
例7:エレベータが所定の位置で停止中でなければ扉が開閉しない仕組み(インターロック)。
〔ソフト的な方法〕
例1:待合室から患者を連れてくる看護師Aとその患者を手術室に受け入れる看護師Bの間で行う「引き渡し確認」。AとBが持つ患者の氏名、生年月日、手術の内容を突き合わせる。
例2:ボンベの色を流体の種類ごとに色分けし、相手の接続子も同色に色分けする。
④ 自動化
航空機の自動操縦は既に知られている。これは単に操縦士の誤操縦を拒否するだけでなく、操縦自体をコンピュータに行わせるもの。
同じ思想の下、現在、自動車の自動操縦が盛んに研究されている。
3.検知
事故が発生する前、又は発生の初期段階で異常を検知し、警報を出し、又は電源をOFFにする仕組み。身近な例を挙げる。

- ガス漏れ検知器
- 電気ストーブの転倒時に電源OFFにするスイッチ
- 地震の縦波を検知して作動する新幹線の緊急ブレーキ
4.薬局の事例

医療の分野の一つである薬局の事例を検討しよう。
薬局ヒヤリハット事例集:2018年 No.1 事例1 (「事例番号:000000055347」を入力して検索すれば、インターネットで見ることができる)。
【処方箋】
〔般〕ロキソプロフェンNaテープ100mg (10×14cm 温感)このように記載した処方箋に対し、(温感)を(非温)と読み違えて調剤した。
【背景・要因】処方箋の読み間違え
【薬局の改善策】思い込みをなくし、確認は2度以上行うことを徹底する。
【薬局内部の指導】患者に「暖かいタイプ」であることを伝え、患者と共に確認することも有効である。
これは、まずい見本である。
・思い込みをなくす
→ そのための方法が示されず、実施することができない。
・2回以上確認する
→ 「2回以上確認する」のだから、1回1回は多少粗雑になってもよいのではないか?~という心の緩みを生じ、かえってよくない。
・徹底する
→ 徹底する方法が不明で、実施できない。
・患者と共に確認する
→ 「暖かいタイプであることを伝え~」とあるが、それはエラーの内容を知っているから言える「後出しジャンケン」である。
〔推奨対策案〕枠づけ確認の例:
(温感)を(非温)と読み違えるのは、一瞥(いちべつ)するだけで声を出して読まないかである。
処方箋の要素ごとに「声を出して読み」「鉛筆で枠を付ける」ことによって、指差喚呼と同様の集中力が生まれ、かつ、確認した記録が残る長所がある。

6-3.工程の管理

〔事例〕
2021-05-29、福岡県大牟田病院で、医療従事者に接種する予定だった新型コロナウイルスのワクチン1044回分が常温で長時間放置され、使用できなくなって廃棄され、240万円の損害を出した。
2名で行うべく決められた作業を一人で行ったという。
このような事故を防ぐには、どうすればよいか、説明しよう。
1.工程設計

「工程設計」とは、要するに、「手順を紙に書くこと」である。
上司が頭の中で手順を考えて、それを担当者に口頭で伝えるというやり方は、「新たに始める重要な仕事」の場合には行ってはならない。
- 作業Aをこのように行って、
- 作業Bをそのように行って、
- 作業Cをあのように行う。
このように、作業の全体を見渡せる状態を作る。
2.故障モード
「故障モード」とは、要するに「決めても、守らない恐れがある事項」である。例えば、作業Bがその「守らない恐れのある手順」で、「守らないと大変なことになる手順」だとする。

そこで対策を工夫する。単に「2名で作業」ではだめだ。アホな2名が担当しても問題は解決しない。
- 作業Bの担当者は、重い箱を運ぶから2名とする。
- うち1名は「ワクチンに詳しい人」で、この担当者が冷凍庫室のキーをワクチン実施期間中は帰宅時を含めて常時所持すること。
- スペアキーは、事務長が保管し、上記担当者に異常事態が発生した場合のみ使用すること。
「ワクチンに詳しい人」が関与すれば、ワクチンを常温で放置することはないと考えられる。
手順が複雑な場合は、確認用チェックリストを使用する。
7. IEA評価(効果の確認)
「当病院は医療過誤による事故を起こしたことがなく、安全管理に自信がある」という過信は禁物である。重大な医療過誤は、10年~20年に1度というスパンで起きる。
安心するためには、「起きたかどうか」ではなく「起きるリスクはどうか」を調査しなければならない。
|
7-1. IEA評価の目的
IEA(Incident and Effect Analysis)は「インシデントとその影響の解析」の意味である。
死亡事故など、1つの病院や事業所で10年~20年に1度の事故は、対策を講じても効果を確認できない。

すると、多数の重大ヒヤリハットにつき対策を講じても、これで果たして当病院の安全管理リスクは十分に低減されたのか疑問が残り、達成感が得られない。
そこで、提案された対策が合格かどうかIEA評価を行い、その累積不合格点数をグラフに表して、溜まり溜まった現状のリスク状況を見ることができる。
7-2. IEAの具体例
1.ヒヤリハットの内容
ある病院では、担当の看護師が人工呼吸器に補充する薬剤の容器を倉庫室から自分で準備して運んで補充する決まりであった。

ある日、その看護師がいつもの場所に置いてあった同じ外観容器の薬剤を病室に運んできたが、別の薬剤の容器(表示ラベルも別)であった。危なく医療事故になりかけたが、偶然に通りかかった他の看護師が気づいて事なきを得た。
2.対策前の評価
対策前のリスクを評価すると、次のようになる。
| ヒヤリハットの内容 | 原因 | 想定被害 | 対策 状況 |
個別評価 | 総合 評価 |
|||
| a | b | c | 積 | RI | ||||
| 2021-3-10:人工呼吸病室に誤った薬剤の容器が運ばれていたことに気づいた。 | うっかり | 死亡 | 容器のラベルを確認 | 4 | 3 | 4 | 48 | 3.6 × |
表の左から順に説明しよう。
・既に説明済みの部分
- ヒヤリハットの内容:誤った容器の搬入
- 原因:うっかり
- 想定被害:死亡
- 対策状況:容器のラベルを確認
ここまでは事件の内容として、既に説明が済んでいる。
次は、対策状況の個別評価である(a、b、cを個別に評価)。
・個別評価の部分
| ヒヤリハットの内容 | 原因 | 想定被害 | 対策 状況 |
個別評価 | 総合 評価 |
|||
| a | b | c | 積 | RI | ||||
| 2021-3-10:人工呼吸病室に誤った薬剤の容器が運ばれていたことに気づいた。 | うっかり | 死亡 | 容器のラベルを確認 | 4 | 3 | 4 | 48 | 3.6 × |
- 影響の緩和策は十分か? → 対策なし:不可=4
- 頻度の対策は十分か? → 表示を見ない可能性あり:不満=3
- 検知性の対策は十分か? → 対策なし:不可=4
| 文字 | 文字の意味 | 評価 |
| a | 想定被害を考慮して、 影響の回避、軽減策は十分か |
4:不可 3:不満 2:合格 1:ほぼ完全 |
| b | 想定被害を考慮して、 発生頻度の軽減策は十分か |
4:不可 3:不満 2:合格 1:ほぼ完全 |
| c | 想定被害を考慮して、 発生検知対策は十分か |
4:不可 3:不満 2:合格 1:ほぼ完全 |
〔注〕a・b・c の評価の際に想定被害を考慮するのは、なぜか?
例えば、すり傷が10年に1回起きる程度なら対策は不要、しかし死亡が10年に1回起きるなら強力な対策が必要となる。つまり、a・b・c は、想定被害を考慮した上で判断しなければならない。
さらに、最終段階に進める。
・総合評価の部分
| ヒヤリハットの内容 | 原因 | 想定被害 | 対策 状況 |
個別評価 | 総合 評価 |
|||
| a | b | c | 積 | RI | ||||
| 2021-3-10:人工呼吸病室に誤った薬剤の容器が運ばれていたことに気づいた。 | うっかり | 死亡 | 容器のラベルを確認 | 4 | 3 | 4 | 48 | 3.6 × |
- 積:a×b×c=4×3×4=48
- Risk Index:RI=3.6 (計算式はこのあと)
- 合否の判断:× 不合格
・RIの計算式と判定基準
危険指数RI(Risk Index)は、次の式で与えられる。
| RI | 判定 | |
|---|---|---|
| 4.0~ 2.5 | 不合格 | 4.0に近い程、対策不十分 |
| 2.3 | 保留 | 想定被害が軽なら合格可 小さな対策を追加して合格可 |
| 2.0 | 合格 | 最適の対策状況 |
| 1.6 ~ 1.0 | 合格 | 対策過剰に要注意 |
〔注〕RI が 2.3 をわずかでも超えれば、機械的に不合格と判定する訳ではない。2.3 を超えるに従って不合格(対策不足)の度合いが強くなることを意味し、想定被害に見合った対策かどうか総合的に判断することになる。
3.対策案
この事例で対策として考えられるのは、医療分野の受け渡し確認である。
病院でよく見かけるのは、患者を病棟から車椅子で運ぶ病棟看護師と、患者を引き取る手術室の看護師が、手術室の入り口で受け渡し確認を行う。
参照 → FTA事例:患者の受け渡し
〔注〕対策は他にもあり得る。例えば、容器を薬剤ごとに色分けする等。
4.対策後の評価
この対策で合格かどうか、IEA評価を行ってみる。
| ヒヤリハットの内容 | 原因 | 想定被害 | 対策 状況 |
個別評価 | 総合 評価 |
|||
| a | b | c | 積 | RI | ||||
| 2021-3-10:人工呼吸病室に誤った薬剤の容器が運ばれていたことに気づいた。 | うっかり | 死亡 | 受け渡し確認 | 4 | 1 | 1 | 4 | 1.6 〇 |
・変化した部分
「対策状況」以降が変化している。
- 対策状況:薬剤の届け人と受取看護師の受渡し確認
- a:対策なし。 a=4
- b:発生はほぼゼロ。 b=1
- c:b=1なら、c=1
〔注〕→ 特則(重要) - 積:a×b×c=4×1×1=4
- Risk Index:RI=1.6
- 総合判断:合格 〇
5.累積不合格RI
対策の進捗状況を時系列グラフで監視することが有益である。下のグラフは、不合格となったRI値を累積したものである。
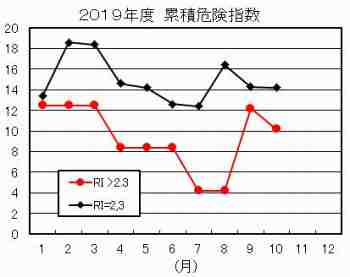
- 合格(RI=2以下)のケースは含まない。
- 保留(RI=2.3)のケースは黒線
- 不合格(RI=2.5以上)のケースは赤線
上の赤線グラフが10点を超えるようなら、院長は緊急事態であると考えるべきである。
All rights reserved.
© 客観説TQM研究所 鵜沼 崇郎